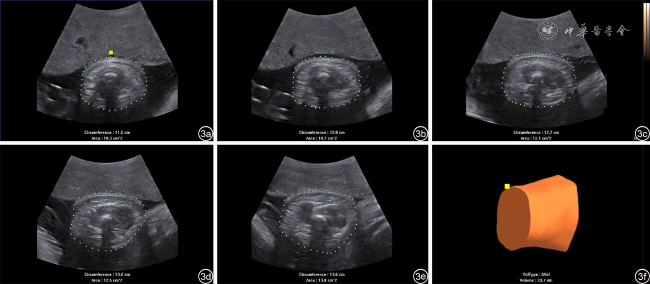
本研究中孕妇的双顶径、头围、腹围、股骨长度、AVol与BW均有相关性(
P<0.001),其中AVol与BW的相关性最大(
r=0.827),这与之前Liao等
[16]的结果一致,均认为妊娠晚期胎儿肢体的容积测量可靠性高于胎儿骨骼测量。因为孕晚期胎儿体质量的增加主要与肝糖原储量的增加和脂肪的堆积相关,从孕28周占体质量的4%增加到孕40周的14%,虽然所占比例不多,但引起的体质量变化几乎达到50%
[17]。而关于胎儿骨骼的测量因素中,因不同胎儿的胎头形态存在较大差异,并且在临盆期间,胎儿头部会转入盆腔内,因而双顶径、头围的测量难度较高
[18, 19],使得相关系数仅有0.477、0.515。虽然有诸多研究与报道
[20, 21]均表明,胎儿体质量同腹围的关联比较紧密,可以将腹围作为重要指标,但在实际腹围的测量过程中,容易受到外在因素的影响,如胎盘位置、肢体压迫、羊水量、测量者经验、胎儿呼吸运动等,因而测量结果存在较大偏差,本研究中腹围与新生儿BW的相关系数仅为0.506。在妊娠晚期阶段,胎儿股骨的发展速度缓慢,进而致使胎儿体质量、股骨长度之间的关联程度严重下降
[22],本研究中股骨长度与新生儿BW的相关系数最低,仅为0.404。综上所述,本研究选取AVol测量估算新生儿BW,理论依据充分。