Objective
To assess the diagnostic accuracy of ultrasound in detecting fetal cystic malformations of the posterior fossa in order to further enhance their diagnostic recognition and differential diagnosis.
Methods
Data of 281 fetuses (abnormal group) diagnosed with cystic malformations of the posterior fossa via ultrasound at Hubei Maternal and Child Health Hospital from August 2020 to 2023 were retrospectively analyzed.All cases were confirmed by MRI or postpartum pathological examination and compared with 2000 normal pregnant women (normal group) in the same period.The ultrasound diagnostic features of cystic malformations of the posterior fossa were summarized, the diagnostic concordance rate was calculated, the distribution of malformation types was examined, and the imaging features and causes of misdiagnosed cases were analyzed.
Results
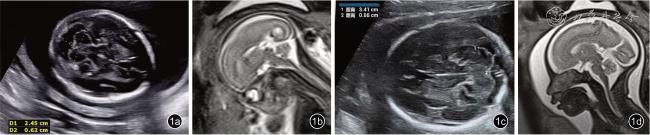
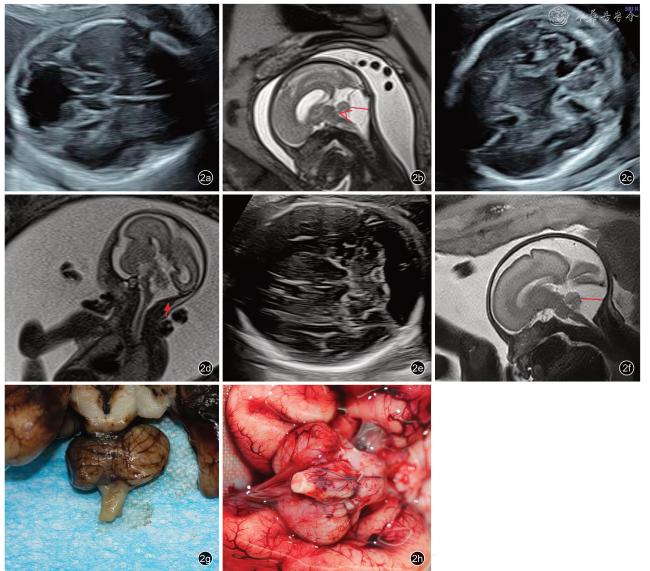
Among all fetal posterior fossa malformation cases, ultrasound and MRI diagnoses showed concordant results in 268 cases (95.37%) and discordant results in 13.Most pregnant women in both the abnormal (74.3%, 199/268) and normal (79.9%, 1598/2000) groups were aged 25-34 years, with no significant difference between the two groups (P=0.104).Most ultrasonographic diagnoses of cystic malformations of the posterior fossa were made in late pregnancy (30-34+6 weeks, 67.5%,181/268).These malformations often coexisted with nervous system malformations or other congenital abnormalities.In contrast, normal pregnant women mainly had check-ups at 20-22 and 30-32 weeks (two systematic checks), with a significant difference in peak timing of check-ups compared to the abnormal group (P<0.001).The posterior fossa cisterna malformations detected by ultrasound included 255 cases of mega cisterna magna, 8 cases of Dandy-Walker malformation, 3 cases of Blake’s pouch cysts, and 2 cases of cerebellar vermis hypoplasia.Among 13 misdiagnosed cases, 2 arachnoid cysts were misdiagnosed as Blake's pouch cysts, and 1 case each of arachnoid cyst, Blake's pouch cyst, and cerebellar vermis hypoplasia was missed.Approximately 22.8% (61/268) of the cases had malformations in other systems.The abnormality rate was 24.8% (34/137) in the posterior cranial fossa width ≥1.20 cm group, higher than the 13.6% (16/118) in the<1.20 cm group.
Conclusion
Ultrasound is valuable for prenatal screening of cystic malformations of the posterior fossa but has a misdiagnosis rate for complex malformations like cerebellar vermis hypoplasia and Blake’s pouch cysts.Late pregnancy (30-34+6 weeks) is the critical time point for confirming these diagnoses.For suspicious cases, a comprehensive neurological assessment, multi-system screening, and multi-modality imaging verification are recommended to enhance diagnostic accuracy.