一、早孕期通用术语
(一)妊娠、人绒毛膜促性腺激素
(二)孕龄、早孕期
二、胚胎早期发育相关术语
(一)妊娠囊、卵黄囊及宫腔积液
(二)胚胎与胎儿
(三)心管搏动
(四)羊膜与羊膜腔
三、妊娠部位术语
表1* SRU早孕期超声术语体系的妊娠部位分类 |
| 术语及同义术语 | 图样及解析 | 定义/应用 | 应避免使用的术语 | 备注 |
|---|---|---|---|---|
| 正常部位妊娠 | ||||
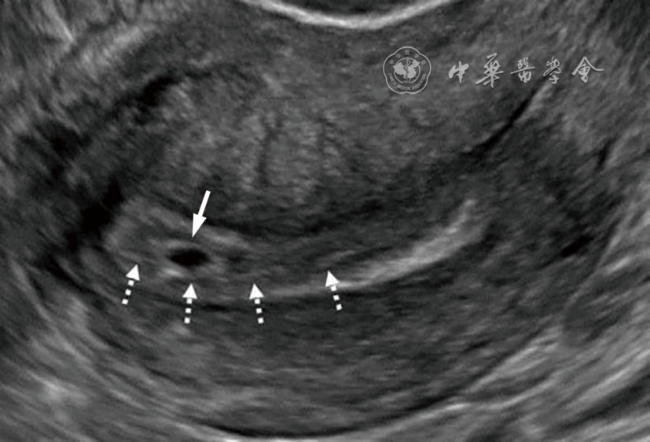
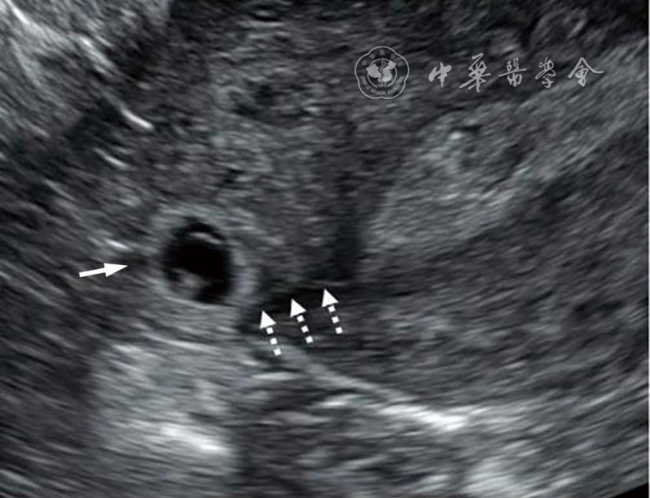
| 宫内妊娠(正常部位妊娠) | 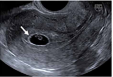 箭头:宫内妊娠 | 正常部位着床的妊娠 | - | 早孕期,妊娠囊通常位于宫腔的上2/3处 |
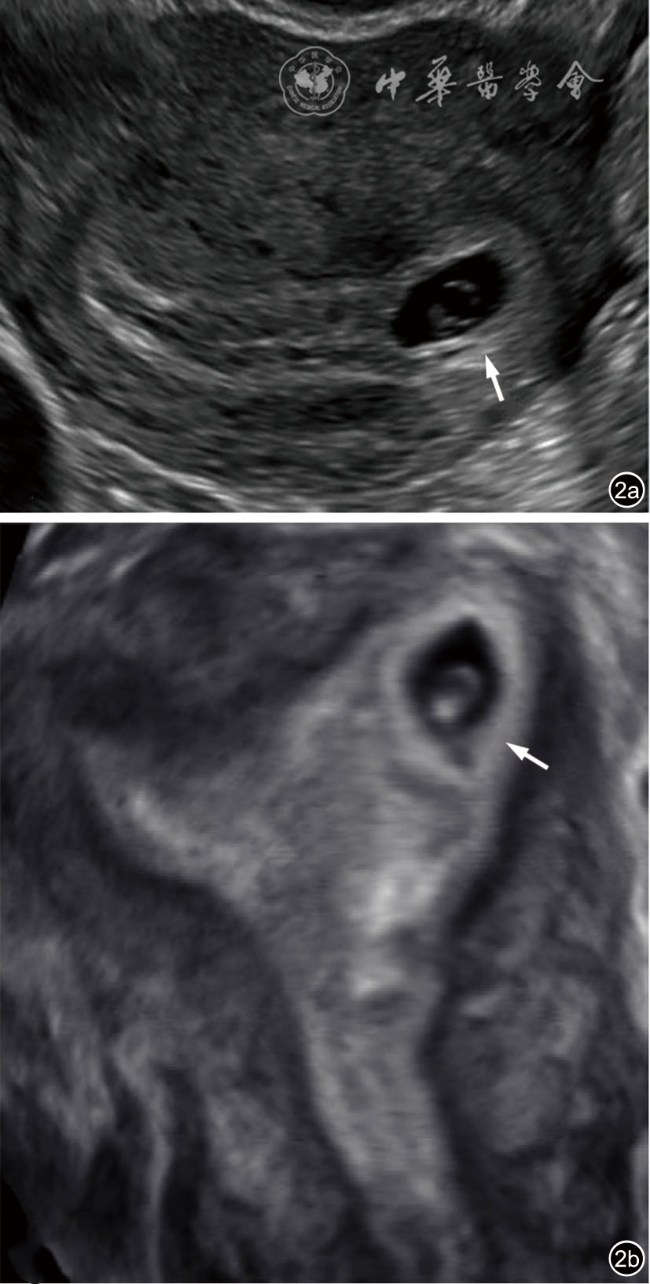
| 宫内妊娠的偏心着床(但完全被子宫内膜包绕) | 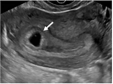 箭头:宫内妊娠(横切面) | 宫角妊娠、宫角部妊娠、偏心妊娠 | 结论为宫内妊娠;相关的描述或俗语选用于超声报告;诊断不确定时可通过短期超声随访或三维超声冠状面重建以鉴别输卵管间质部异位妊娠 | |
| 子宫畸形合并妊娠 | 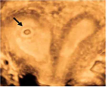 箭头:宫内妊娠,妊娠囊位于纵隔子宫之右侧宫角内(三维超声冠状面重建图) | - | 单角妊娠、双角妊娠 | 超声报告提示举例:妊娠囊位于一侧的子宫角内;妊娠囊位于纵隔子宫之右侧宫角内 |
| 异常部位妊娠 | ||||
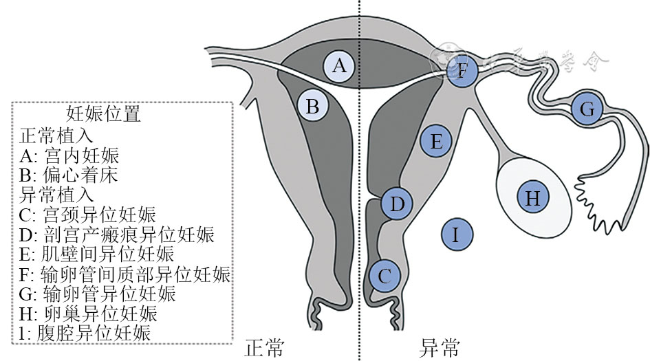
| 异位妊娠 | 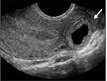 箭头:左侧输卵管间质部异位妊娠(横切面) | 非正常部位着床的妊娠 | 宫角异位妊娠、剖宫产瘢痕妊娠、宫颈妊娠、存活/存活状态、异位妊娠、可存活异位妊娠 | 如果不治疗,孕妇存在发生并发症或死亡风险这是个通用术语,如有可能应报告病变的侧别(如左侧或右侧)及具体部位(如下):输卵管异位妊娠(包括峡部、壶腹部、漏斗部)、输卵管间质部异位妊娠、剖宫产瘢痕异位妊娠、宫颈异位妊娠、卵巢异位妊娠、腹腔异位妊娠及子宫肌壁间异位妊娠需注明是否可见卵黄囊、胚胎/胎儿及心管搏动/胎心搏动以助于治疗方案的确定;诊断分类为“可疑异位妊娠”或“明确异位妊娠”;若在子宫下段/宫颈内,需与进行中早期妊娠丢失鉴别,不确定时需短期随访 |
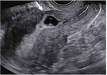 箭头:剖宫产瘢痕 | ||||
| 附件区包块(附件肿物) | 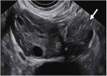 实线箭头:卵巢外包块(输卵管异位妊娠);测量游标:卵巢 | 不与卵巢相连,回声及血流信号分布方式多样 | - | 若无宫内妊娠,该征象出现时需高度怀疑输卵管异位妊娠;“滑动征”有助于鉴别该包块是否与卵巢或子宫分开 |
| 输卵管环(附件环、附件妊娠囊) | 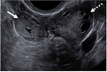 实线箭头:输卵管环;虚线箭头:卵巢 | 与卵巢独立,伴或不伴环绕血流 | 贝果征、甜甜圈征 | 若无宫内妊娠,该征象出现时需高度怀疑输卵管异位妊娠(即使没有卵黄囊/胚胎);需要与外生性卵巢黄体鉴别,但两者可能均有环绕血流;彩色多普勒超声鉴别意义不大 |
| 未知部位妊娠 | ||||
| 未知部位妊娠 | 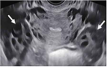 箭头:卵巢(横切面) | 无宫内妊娠或异位妊娠征象 | - | 鉴别诊断:①因妊娠时间短尚未显示的早期宫内妊娠,②未显示的异位妊娠,③已完全排出的早期妊娠丢失;结合hCG变化趋势及后续超声复查;hCG≥3000 mIU/ml时大多数宫内妊娠经阴道超声可观察到;未知部位妊娠不能应用于已有超声征象提示可疑宫内妊娠或异位妊娠时(即使未见明确卵黄囊或胚胎) |
(一)正常部位妊娠:宫内妊娠及其变异
(二)异常部位妊娠:异位妊娠
(三)未知部位妊娠
四、早期妊娠丢失
表2* SRU早期妊娠丢失术语体系 |
| 术语及同义术语 | 图样及解析 | 定义/应用 | 应避免使用的术语 | 备注 |
|---|---|---|---|---|
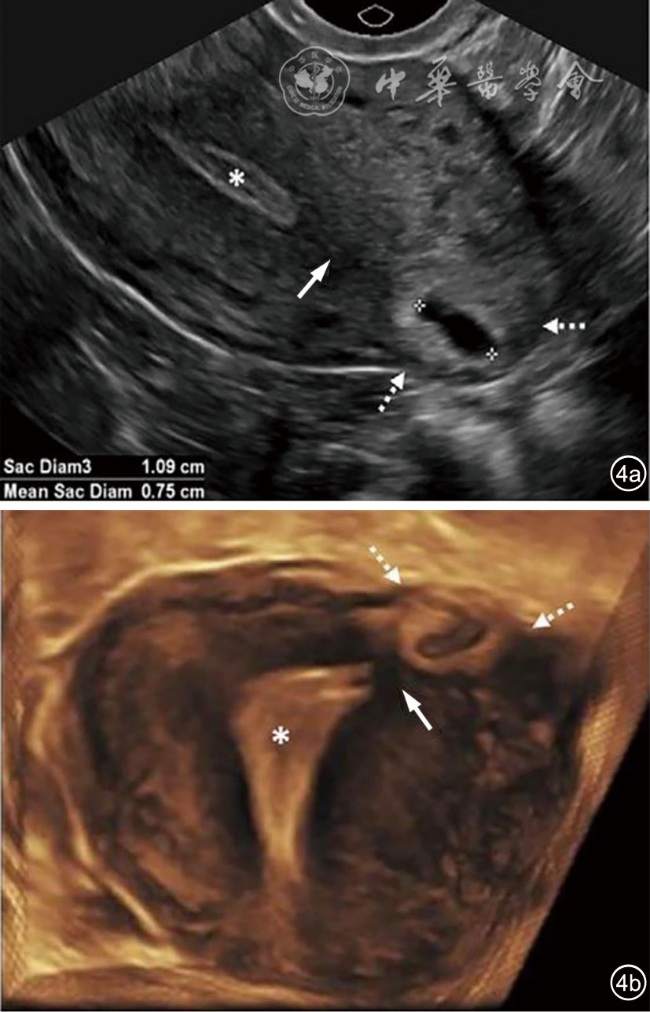
| 可疑EPL | 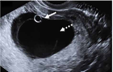 实线箭头:卵黄囊;虚线箭头:羊膜 | 正常着床的妊娠囊,可能无进展 | 失败、不确定存活的宫内妊娠 | 经阴道超声的诊断标准:胚胎CRL<7 mm及无心管搏动;妊娠囊MSD 16~24 mm及无胚胎;无卵黄囊的妊娠囊,7~13 d后仍无胚胎及心管搏动;有卵黄囊的妊娠囊,7~10 d后无胚胎及心管搏动;卵黄囊增大(>7 mm);末次月经6周后仍无胚胎 |
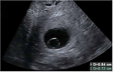 测量游标:卵黄囊直径8 mm | ||||
| 确诊EPL(流产/胚胎停育/胎儿死亡/无胚胎妊娠) | 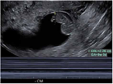 测量游标:胚胎无心管搏动 | 正常着床的妊娠囊,明确无进展 | 失败、枯萎卵、无存活、无存活性 | 经阴道超声的诊断标准:胚胎CRL≥7 mm且无心管搏动(胚胎停育);妊娠囊MSD≥25 mm且无胚胎(空妊娠囊);无卵黄囊的妊娠囊出现14 d后,仍无胚胎及心管搏动;有卵黄囊的妊娠囊出现11 d后,仍无胚胎及心管搏动;胎儿死亡:孕龄≥11周0天且无胎心搏动;空妊娠囊指无胚胎伴以下一项:妊娠囊MSD≥25 mm,无卵黄囊的妊娠囊出现14 d后,有卵黄囊的妊娠囊出现11 d后 |
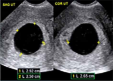 测量游标:妊娠囊平均直径27 mm | ||||
| 进行中EPL(难免流产) | 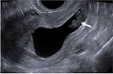 箭头:位于子宫下段/宫颈上段的胚胎(无心管搏动) | 妊娠囊位于宫腔下段/宫颈管内,正在排出中 | - | 若出现心管搏动,考虑为宫颈或剖宫产瘢痕异位妊娠;不确定时,可用彩色多普勒、滑动征及短期复查超声以辅助诊断 |
| 不全EPL(妊娠物残留) | 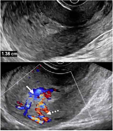 测量游标:内膜厚14 mm;实线箭头:妊娠物残留;虚线箭头:子宫肌层血管分布增强 | EPL后,超声显示宫腔内残余无活性的胚胎组织,或仅表现为子宫内膜增厚,常伴病灶内部血流信号,伴或不伴持续存在的妊娠囊 | 胚胎组织、胎儿组织 | 宫腔可见血流信号可明确为妊娠物残留;若内膜厚度<10 mm且不伴血流,则不支持为妊娠物残留;子宫肌层血管分布增强为其典型征象 |
| 完全EPL | 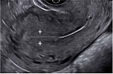 测量游标:内膜厚度7 mm | EPL后宫腔内无妊娠组织/妊娠囊残留 | - | 出现“以前超声提示过的妊娠囊完全消失”可考虑此诊断:若无妊娠组织残留时需要与PUL鉴别 |
| 子宫肌层血管分布增强 | 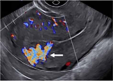 箭头:子宫肌层血管分布增强 | 胚胎着床部位深部肌层出现的局灶性血管增多 | - | 在不完全或完全EPL后出现;该征象较典型、可自发缓解;需要与动静脉瘘、动静脉畸形、胎盘附着部位复旧不全鉴别 |